El átomo pacífico, como ya hemos escrito, no es solo Chernobyl y Fukushima . Con un uso adecuado y cuidadoso, puede traer beneficios invaluables a la humanidad, por ejemplo, cuando se trata de tecnologías innovadoras en el campo de la energía . Pero no solo: hoy hablaremos de la radioterapia para el tratamiento del cáncer.
Según los datos del estudio Global Burden of Disease Cancer Collaboration, que fue publicado por un equipo internacional de científicos de 195 países en el otoño de 2019, el número de casos de cáncer en el mundo aumentó en un tercio de 2007 a 2017. En 2017, 24,5 millones de personas enfermaron de cáncer, 9,6 millones murieron a causa de él. La radioterapia se ha convertido en el método de tratamiento del cáncer de mayor desarrollo dinámico. En términos de efectividad, no se queda atrás de otros métodos y, al mismo tiempo, es suave con el cuerpo del paciente.
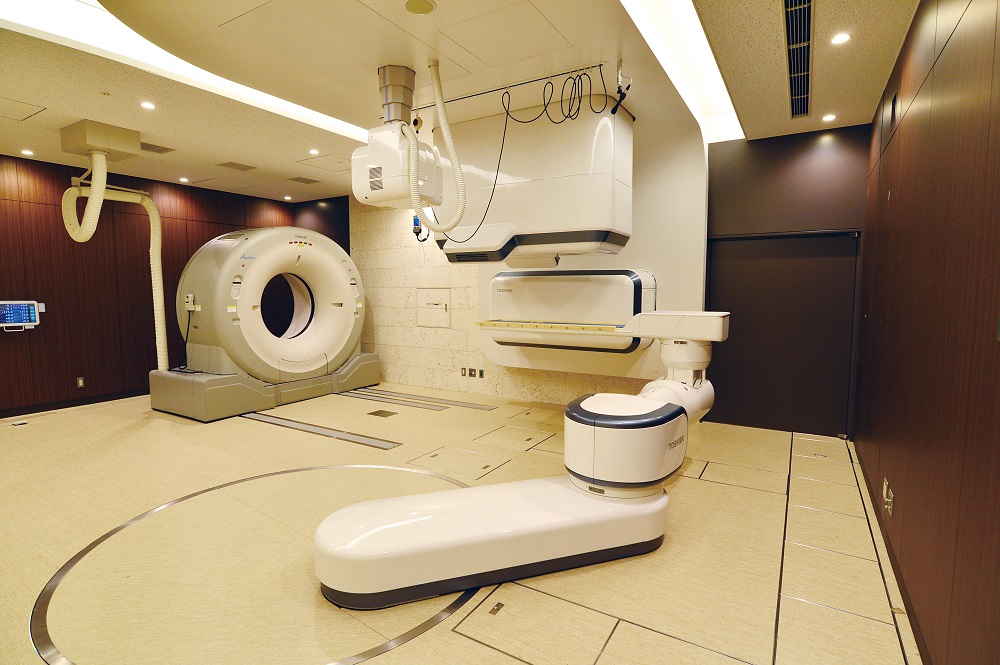
La habitación donde se realiza la radioterapia (aquí con la ayuda del aparato i-ROCK) puede que hoy no parezca una habitación de hospital, sino más bien una nave espacial del futuro lejano. Fuente: Toshiba
¿Cómo se trata el cáncer?
Prevenir la división de las células tumorales y su crecimiento y diseminación de la enfermedad por todo el cuerpo, y también provocar su muerte. En general, un tumor se puede extirpar cortándolo del órgano afectado o junto con él, o envenenado tratando de asegurarse de que el resto del cuerpo no se envenene al mismo tiempo. Esto último, afortunadamente, se puede realizar debido a la naturaleza de las células cancerosas. Pero la quimioterapia, y más aún la extirpación de un órgano o parte de él, a menudo afecta al cuerpo de manera muy destructiva. Por tanto, los científicos están trabajando en métodos alternativos con eficacia científicamente probada. Uno de ellos es solo radioterapia.
La radioterapia (o radioterapia) es el uso de radiación para combatir el cáncer. Con la ayuda de la radiación, que se dirige directamente a los tejidos afectados por el tumor y afecta sus células a nivel genético, se pueden destruir por completo o al menos frenar su crecimiento y división. A pesar de que estas palabras en sí mismas suenan bastante aterradoras, ¡irradiar a propósito a una persona viva con radiación! - este método ha demostrado ser eficaz y seguro.
El efecto de la radioterapia también se basa en las características de las células tumorales: como han descubierto los científicos, el hecho de que dicha célula se divida más rápido que las células normales conduce al hecho de que está más influenciada por la radiación. Por un lado, la fisión rápida permite que se propaguen a gran velocidad por el cuerpo, por otro lado, permite introducir una especie de sistema de reconocimiento "amigo o enemigo" e influir en la radiación exclusivamente sobre ellos. Como resultado de la radiación, la división de las células tumorales se ralentiza y / o se detiene, se desintegran y se eliminan gradualmente del organismo.
Cuando una célula se expone a la radiación, la primera tarea es dañar su ADN. Como resultado de esto, la célula se inactiva, es decir, perderá la capacidad de dividirse y, como resultado, esto conducirá a su muerte. En este caso, la molécula de ADN se destruye completamente en las células tumorales y parcialmente, sin perder la capacidad de recuperación, en las células sanas. Al mismo tiempo, las tecnologías modernas permiten minimizar el efecto de la radiación en las células sanas. A continuación describiremos cómo se logra esto.
En comparación con la cirugía y la quimioterapia, la radioterapia tiene varias ventajas. Entonces, si la quimioterapia afecta el cuerpo del paciente en su conjunto, lo que puede debilitarlo significativamente y dar consecuencias negativas desagradables, entonces la radioterapia está dirigida exclusivamente al tumor y normalmente solo tiene un efecto mínimo en las células sanas vecinas. Por supuesto, en el caso de un cáncer sistémico que se ha diseminado a múltiples órganos, la quimioterapia puede funcionar con mayor eficacia.
Si comparamos la radioterapia con la cirugía, aquí también la primera tiene una ventaja indudable: no requiere una operación, lo que en algunos casos será difícil de soportar para el paciente, especialmente si su cuerpo ya está significativamente debilitado por la enfermedad. y su tratamiento posterior. Además, no es tan fácil llegar a algunos tumores con un método puramente quirúrgico y existe el riesgo de dañar los órganos vecinos.
La radioterapia le permite lograr el mismo resultado, la desaparición completa del tumor, sin tener que pasar por el quirófano. Lo mejor de todo es que este método de tratamiento funciona para eliminar neoplasias que no se han diseminado por todo el cuerpo en ciertos órganos, por ejemplo, en el cerebro, pulmón, estómago, próstata, etc.
En la oncología moderna, la radioterapia se puede utilizar sola o en combinación con otros métodos de tratamiento: cirugía y quimioterapia. En particular, un régimen de tratamiento común es cuando la cirugía y la radiación se usan simultáneamente.
En este caso, puede haber tales tipos de radioterapia: neoadyuvante (antes de la cirugía) y adyuvante (después de la cirugía). La radiación neoadyuvante ayuda a encoger el tumor para llevarlo a un estado resecable y reducir el riesgo de metástasis, y la radiación adyuvante se usa para combatir la recurrencia local del tumor.
¿Cómo ingresa la radiación al cuerpo y qué daño puede causar?
La irradiación de células extremadamente dañinas es un trabajo de filigrana. La pregunta más importante que surge ante un médico puede formularse de la siguiente manera: ¿cómo se pueden entregar las partículas al lugar correcto y no irradiar accidentalmente nada innecesario?
Hay tres métodos de radioterapia: remota, de contacto y sistémica.
La radioterapia sistémica significa que se inyectan medicamentos radiactivos en el cuerpo del paciente (por ingestión o por vía intravenosa). Se distribuirán por el torrente sanguíneo y actuarán sobre los focos tumorales. Entonces, por ejemplo, con la ayuda de cápsulas que contienen yodo radiactivo, se tratan algunos tipos de cáncer de tiroides.
Cuando se usa radioterapia de contacto (también conocida como braquiterapia), las fuentes de radiación se colocan dentro del órgano dañado o en la cavidad adyacente. En algunos casos, los emisores pueden incluso colocarse sobre la superficie de la piel.
El método más extendido se ha convertido en el método remoto, cuando se utiliza una fuente externa de radiación y pueden encontrarse tejidos sanos entre ella y el objetivo. Estos últimos reciben un daño mínimo, ya que casi la totalidad de la dosis de radiación se libera en el tumor en los últimos milímetros de la trayectoria de las partículas. Para lograrlo, inicialmente se utilizaron dispositivos especiales que, en términos simples, eran un contenedor con una sustancia radiactiva y un mecanismo que permitía la formación de un haz de radiación estrecho.
Uno de los pioneros de este método de tratamiento fue el físico médico canadiense Harold Elford Johns; un grupo de científicos bajo su liderazgo a principios de la década de 1950 creó el llamado "cañón de cobalto", que utilizaba cobalto 60 radiactivo.
Y el primer acelerador de partículas médico especial se ensambló y utilizó en Londres (Gran Bretaña) en 1953. ¿Para qué? Para lograr una mayor penetración y eficiencia de la radiación y llegar a tumores profundamente localizados. Y es en la dirección del desarrollo de la radioterapia que utiliza aceleradores de partículas lineales que el progreso ha estado y sigue avanzando en el último medio siglo.

Gordon Isaacs, el primer paciente que se recuperó en 1957 de un retinoblastoma (un tumor maligno de la retina del ojo en los niños) utilizando un acelerador lineal construido y utilizado por el científico estadounidense Henry Kaplan. Como resultado del tratamiento, se salvó la vista del niño y él mismo vivió una larga vida. Fuente: Wikimedia Commons
La radioterapia puede ser ondulatoria o corpuscular. La radiación de ondas, en la que los rayos X o los rayos gamma se dirigían a las células tumorales, comenzó a usarse en medicina antes (en particular, fue la radiación gamma producida por la pistola de cobalto Jones) y, en general, hizo frente a sus tareas. , aunque es imposible dirigir la radiación con irradiación de ondas claramente sobre las células dañadas.
Hoy en día, la irradiación corpuscular se considera más eficaz. En este caso, los haces de partículas elementales se dirigen al tumor: fotones, neutrones o iones pesados. Y es la irradiación con iones pesados la que actualmente se considera el método de radioterapia más avanzado tecnológicamente, ya que por su masa (no en vano se les llama pesados) forman una especie de onda de choque y por tanto destruyen de forma más eficaz el ADN. de células cancerosas: para eliminar con éxito un tumor utilizando iones pesados se requieren menos sesiones de radiación.
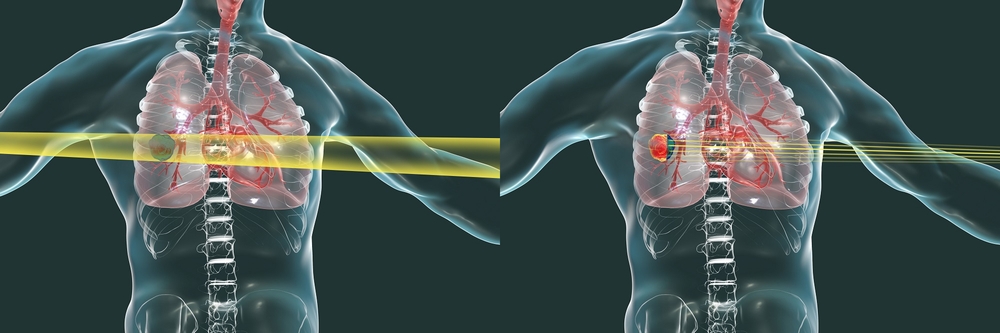
Rayos X (izquierda) y haces de iones pesados (derecha). Los iones pesados se dirigen claramente al tumor, minimizando el daño al tejido sano. Fuente: Toshiba
En cuanto a otras partículas, tienen menos capacidad para penetrar en los tejidos. Por lo tanto, los más ligeros, los electrones, se utilizan solo para el tratamiento de enfermedades de la piel. Los más pesados, los fotones, penetran más profundamente, pero aún no tienen la misma fuerza de impacto que los iones pesados. Los fotones también se utilizan para tratar tumores en órganos internos, pero con más sesiones de radiación.
¿La radioterapia es inofensiva? No. A pesar de las ventajas obvias, como cualquier tratamiento intensivo, la radioterapia rara vez se realiza por completo sin dejar rastro en el cuerpo. Las consecuencias de su uso pueden ser quemaduras por radiación local y los vasos que se encuentran en las inmediaciones del tumor pueden volverse más frágiles. Esto conduce al riesgo de pequeñas hemorragias focales.
Los efectos secundarios a largo plazo también son posibles como resultado de la liberación de restos tumorales en el torrente sanguíneo. Sin embargo, todavía no son mortales, a diferencia de los tumores malignos. Según los expertos , el efecto del uso de la radioterapia se puede comparar con una quemadura solar: sus consecuencias no siempre son visibles de inmediato, pero pueden aparecer con el tiempo. Por lo tanto, existe una probabilidad distinta de cero de que después de 10 a 20 años el paciente comience a cambiar a nivel del ADN o el cáncer regrese.
¿Cómo son las unidades de radioterapia más modernas o qué se puede hacer para tratar más y mejor?
Tres hospitales de Japón ya han pedido unidades de radioterapia de iones pesados a Toshiba y la empresa ha suministrado el equipo a los clientes. Y el acelerador de iones pesados i-ROCK está funcionando con éxito en el Centro de Cáncer de Kanagawa. En su ejemplo, puede ver en qué dirección va la evolución de los métodos de radioterapia en la actualidad.

Así es como se ve el acelerador de iones pesados real de Toshiba Energy Systems & Solutions en el Centro de Oncología Radioterápica de Kanagawa (i-ROCK). En un futuro próximo, aparecerá un sistema similar en Rusia: ya se ha firmado un acuerdo correspondiente entre el Ministerio de Salud de la Federación de Rusia y una corporación japonesa. Fuente: Toshiba
El i-ROCK es un dispositivo impresionante que se extiende por varias habitaciones, cuyo tamaño es comparable al de un gimnasio. En él, con la ayuda de un acelerador de partículas lineal, un haz de iones pesados se acelera al 70% de la velocidad de la luz antes de atacar un tumor. La cantidad de energía que se transfiere a las células cancerosas excede significativamente la cantidad de energía de rayos X o la energía de los protones.
Los iones pesados provienen de dos direcciones a la vez, lo que aumenta la efectividad del tratamiento, es decir, le permite matar el tumor en menos sesiones. Además, los emisores se pueden girar 360 grados, por lo que se logra una alta precisión de exposición.
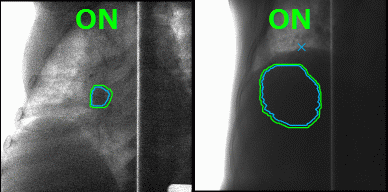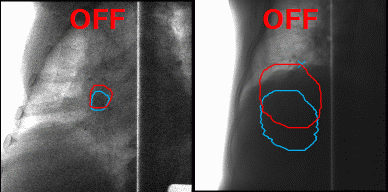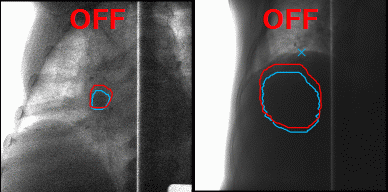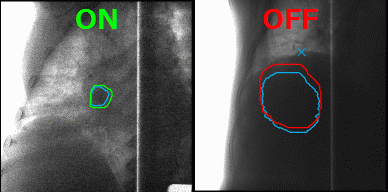
Las instalaciones modernas, incluido i-ROCK, han aprendido a minimizar el daño a los tejidos sanos durante la irradiación. Para hacer esto, era necesario adelgazar el haz de partículas y hacer que la potencia de radiación fuera suficiente para dañar el tumor, pero no los tejidos circundantes. I-ROCK utiliza un método de escaneo 3D del tumor, gracias al cual es posible atacar solo el tumor en sí, sin importar cuán compleja sea su forma, con alta precisión. Esto se llama irradiación de haz de exploración de alta velocidad.
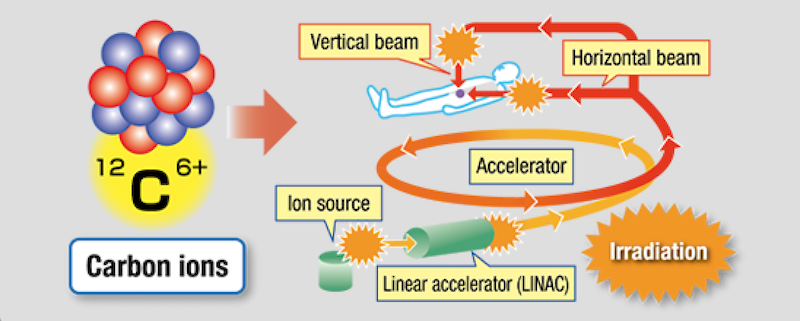
Tomamos iones de carbono, los aceleramos fuertemente en un acelerador lineal y los dirigimos al cuerpo del paciente, pero no a algún lugar, sino exactamente al objetivo. Fuente: Toshiba
Utilizando el método de escaneo 3D de Toshiba durante la terapia de iones pesados, el tumor se irradia como si estuviera sombreado con un lápiz fino. Este método le permite actuar sobre tumores de formas complejas y actuar con alta precisión y eficiencia. Otra consecuencia de la aplicación de este método es que se puede excluir la etapa de ajuste a largo plazo del equipo y el uso de colimadores y filtros, que deben realizarse individualmente para cada paciente.
Pero, ¿qué hacer con los órganos que normalmente se mueven, mientras su dueño esté vivo, por ejemplo, con los pulmones? Al inhalar, el tumor en el pulmón estará en una posición, mientras que al exhalar, aparecerán tejidos sanos en su lugar debajo del haz. Para evitar esto, los ingenieros de Toshiba han agregado una herramienta para monitorear el cuerpo del paciente en tiempo real a la instalación, permitiendo que la radiación se encienda cuando el órgano esté enfocado en el emisor y se apague cuando se mueve. Al combinar la irradiación sincronizada con la respiración y la observación de radiografías oblicuas en tiempo real con la tecnología de reexploración, los ingenieros de Toshiba han aprendido a irradiar neoplasias de forma rápida y precisa con dosis uniformes no solo en órganos inmóviles, sino también en órganos en movimiento.
. : Toshiba
Entre otras cosas, tal combinación de tecnologías y métodos, por un lado, permite reducir el tiempo de preparación del tratamiento y su costo para el paciente, y por otro lado, aumentar el número de pacientes que el hospital puede admitir durante el período del informe y, en consecuencia, acelerar el retorno de la inversión. Toshiba ha ayudado a reducir el tiempo que lleva posicionar al paciente mediante la creación de un sistema de posicionamiento eficiente, y el tiempo total que se pasa en la sala de terapia se reduce significativamente con el uso de radiación de escaneo 3D de alta velocidad. El sistema de posicionamiento de Toshiba calcula automáticamente la discrepancia entre la tomografía computarizada del área irradiada obtenida durante la planificación del tratamiento y la radiografía tomada directamente en la habitación donde se está llevando a cabo la irradiación y ajusta la posición de la cama robótica.en el que se encuentra el paciente. Mientras se usaba la generación anterior de dispositivos de radioterapia, la duración promedio de la sesión desde la entrada del paciente a la habitación hasta su salida era de 26 minutos, ahora se ha reducido a 11 minutos.
Finalmente, otra área de trabajo de los ingenieros es reducir el peso y el tamaño de todo el conjunto de equipos, lo que a su vez, en última instancia, vuelve a aumentar la disponibilidad de tratamiento para cada paciente. Aquí, Toshiba también tiene algo de lo que enorgullecerse: ha creado el pórtico giratorio más compacto del mundo (a partir del 1 de octubre de 2017) (el llamado dispositivo móvil utilizado para sostener y apuntar equipos médicos a un paciente fijo), utilizado en terapia de iones pesados. Esto se logró mediante el uso de tecnologías superconductoras. Si el pórtico puede girar 360 grados alrededor del paciente, esto le permite apuntar con precisión al tumor desde cualquier dirección, reducir o eliminar el daño a los tejidos sanos, colocar rápidamente al paciente de la manera correcta y reducir su malestar.y al mismo tiempo, excluir la deformación de órganos tanto como sea posible; además, posteriormente, durante las próximas sesiones de irradiación, la posición del paciente se puede reproducir rápidamente.
Científicos de los Institutos Nacionales de Ciencia y Tecnología Cuántica y Radiológica (QST; una organización de investigación japonesa creada en 2016 a través de la fusión del Instituto Nacional de Investigación Radiológica y varias divisiones de la Agencia de Energía Atómica de Japón), en junio de 2019 crearon un sistema rotatorio compacto pórtico mediante un imán superconductor, que redujo el peso del equipo en unas 300 toneladas. El pórtico más pequeño y liviano se puede colocar más convenientemente en el edificio del hospital, y esto reducirá los costos de trabajo de construcción, mantenimiento y servicio y, por lo tanto, reducirá el costo del tratamiento.
Finalmente, vale la pena hablar sobre cómo se garantiza la seguridad del tratamiento. Primero, el acelerador y el paciente están en habitaciones diferentes. Este último está ubicado en una habitación separada, que no parece en absoluto aterradora (que se muestra al comienzo de la publicación) en una cama que se puede mover a lo largo de siete ejes para proporcionar irradiación de cualquier órgano y al mismo tiempo mantener una posición cómoda para el paciente. La posición óptima de la cama y los emisores, como ya hemos mencionado, se determina sobre la base de un tomograma computarizado preliminar y un escaneo de rayos X en tiempo real justo antes del inicio del procedimiento.
El profesional sanitario puede supervisar el tratamiento mediante el sistema de monitorización de haces de Toshiba: mientras continúa la irradiación, la posición del haz y la densidad de flujo en cada área del tejido irradiado se muestran en la pantalla del monitor de la sala de control en tiempo real. . El estado del equipo también se comprueba constantemente para garantizar la seguridad del paciente. Si algo sale mal, un sistema de bloqueo especial detendrá el flujo de partículas. La interfaz de control del equipo ha sido especialmente diseñada para minimizar la posibilidad de errores humanos y brindar a los profesionales de la salud una sensación de confianza y seguridad.
¿Es la radioterapia ruinosa?
Como cualquier nueva tecnología, en cuyo desarrollo se han invertido muchos fondos y esfuerzos de especialistas altamente calificados, la radioterapia no puede ser barata. Para un paciente, un curso de tratamiento costará en promedio más que un curso de quimioterapia (los cálculos exactos dependen de la gravedad de cada caso).
El alto costo es comprensible: primero, los hospitales deben invertir en equipos costosos. En segundo lugar, su mantenimiento requerirá costos adicionales. En tercer lugar, para trabajar en él, necesita personal con un alto nivel de calificaciones; también tendrá que gastar dinero en su capacitación y mantenimiento.
En cuanto al costo del equipo en sí, el alcance aquí es muy amplio. Entonces, el más simple, no el más nuevo y, posiblemente, un acelerador lineal usado en el extranjero puede costar hasta $ 300 mil. Los sistemas más nuevos cuestan un millón de dólares y más. Además, los últimos desarrollos ya se pueden estimar en varios millones de dólares estadounidenses. En general, el equipo completo de una clínica de radioterapia en los Estados Unidos, por ejemplo, tendrá que gastar de $ 20 millones a $ 150 millones, y en algunos casos incluso más. Depende de la cantidad de asientos y otros factores.
Sin embargo, cualquier tecnología efectiva a lo largo del tiempo va de la misma manera: se vuelve masiva y, como resultado, más accesible. Y esperamos que el átomo "terrible y peligroso" borre su imagen en un futuro próximo y se convierta en el salvador de la humanidad de uno de sus problemas más terribles.